Réclamations santé : centralisez. Accélérez.
Pour les assureurs, les IPM, les prestataires et les assurés : une seule plateforme pour réduire les délais de traitement, centraliser les flux et suivre chaque réclamation en temps réel.
Les réclamations santé : un secteur encore trop lourd
Processus manuels, manque de visibilité et délais qui s’accumulent. Il est temps de simplifier.
Processus encore largement manuels
Saisie papier, envoi de courriers, risque d’erreurs et de perte de dossiers. La digitalisation reste l’exception.
Manque de visibilité sur l’état des dossiers
Assurés et prestataires dans le flou, assureurs et IPM noyés sous les appels de relance.
Délais de traitement trop longs
Retards de paiement, contentieux et mécontentement des prestataires et des assurés.
Multiplication des échanges
Entre assureurs, IPM, prestataires et assurés : mails, téléphones, courriers qui s’empilent sans traçabilité claire.
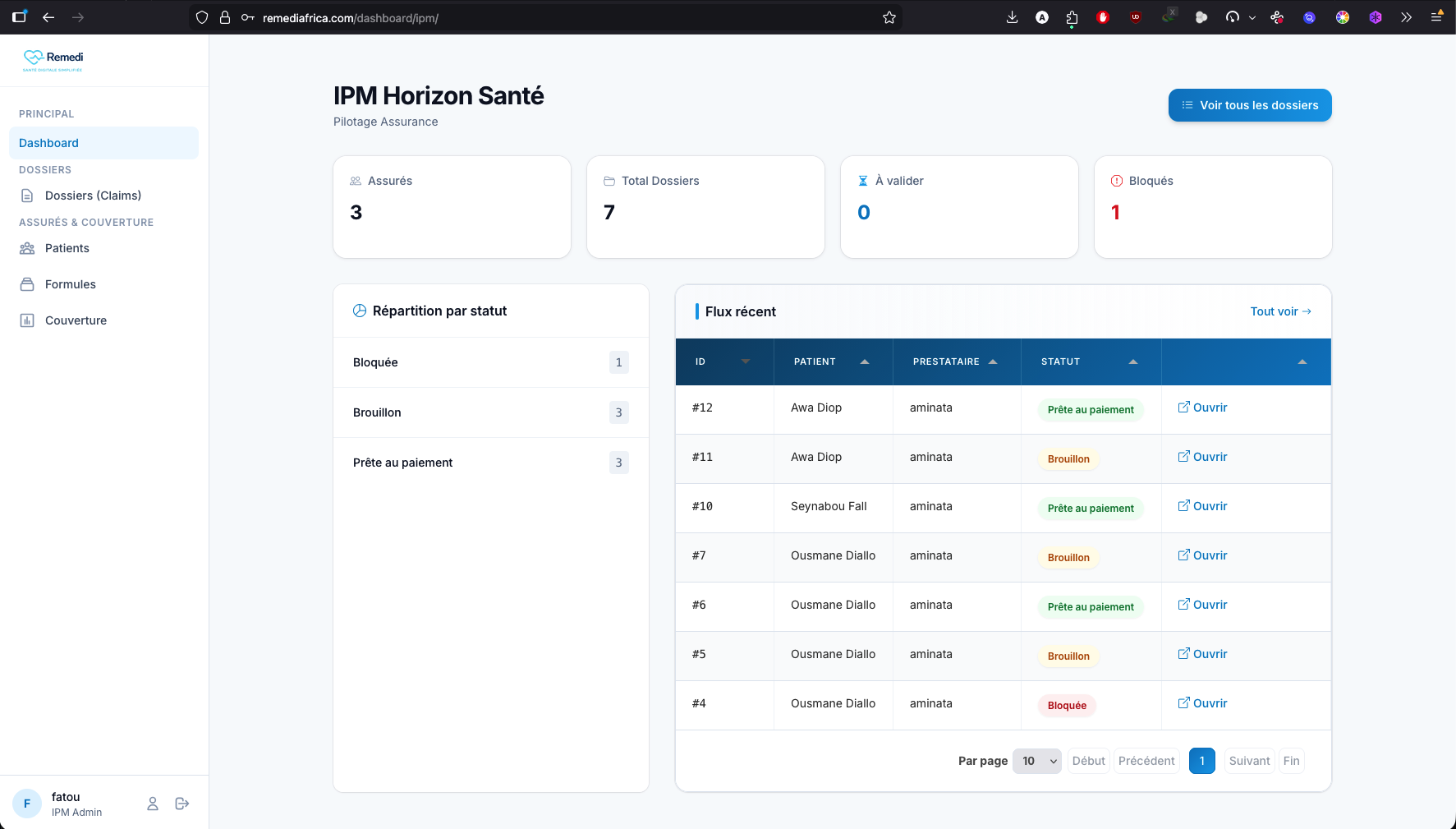
Une plateforme unique pour assureurs, IPM, prestataires et assurés
Remedi centralise toute la chaîne des réclamations santé sur un seul outil. Dossiers dématérialisés, suivi en temps réel, validation simplifiée et préparation des paiements : tout est tracé et accéléré.
- Centralisation des dossiers sur une seule plateforme
- Suivi en temps réel des réclamations
- Validation simplifiée entre les différents acteurs
- Préparation et suivi des paiements
Des bénéfices concrets pour chaque acteur
Une plateforme pensée pour fluidifier les échanges et faire gagner du temps à tous.
Pour les assureurs et IPM
Pilotez vos réclamations et vos paiements depuis une seule interface. Moins d’appels, plus de visibilité.
- Centralisation des flux
- Suivi des dossiers en temps réel
- Réduction des délais de traitement
- Meilleure visibilité sur les volumes et paiements
Pour les prestataires
Soumettez vos dossiers en quelques clics et suivez l’avancement jusqu’au paiement.
- Soumission simple des dossiers
- Suivi de l’avancement
- Paiements plus rapides
Pour les assurés
Validez vos dossiers simplement et suivez vos remboursements en toute transparence.
- Validation simple des dossiers
- Meilleure transparence sur les remboursements
Toutes les fonctionnalités dont vous avez besoin
Dossiers de réclamation
Création, pièces jointes, suivi des statuts (brouillon → soumis → validé → payé).
Validation patient
Lien unique sécurisé pour que l'assuré valide son dossier à distance.
Formules de couverture
Gestion des formules et des règles de prise en charge par assureur et IPM.
Moyens de paiement
Virement, mobile money, chèque : chaque établissement configure les siens.
Tableaux de bord
Statistiques en temps réel sur les délais, les montants et les volumes traités.
Notifications
Alertes automatiques à chaque changement de statut important d'un dossier.
Gestion des rôles
Droits d'accès granulaires (saisie, validation, paiement, administration).
Référentiels
Gestion centralisée des actes médicaux, médicaments et tarifs conventionnés.
Sécurité et conformité
Vos données de santé sont sensibles. Nous appliquons les plus hauts standards de sécurité.
Hébergement sécurisé
Hébergement maîtrisé, redondance et sauvegardes régulières garanties.
Accès ultra-sécurisé
Authentification forte, gestion stricte des rôles : chaque assureur et chaque IPM ne voit que ses dossiers.
Respect de la vie privée
Données à caractère personnel traitées dans le strict respect du RGPD et des normes santé.
Traçabilité totale
Historique complet et inaltérable des actions pour faciliter l'audit et la conformité.
Prêt à simplifier vos réclamations ?
Demandez une démo personnalisée ou contactez-nous pour en savoir plus.
Commercial : sales@remediafrica.com · Général : contact@remediafrica.com